Covid19 e infertilità: sebbene i risultati disponibili siano al momento immaturi, stanno emergendo diversi elementi a supporto dell’ipotesi che l’infezione da SARS-CoV-2 possa avere effetti negativi anche sulla riproduzione. Il tema può rivelarsi di interesse primario, considerando il calo delle nascite in corso da decenni in Italia e la potenziale ulteriore accelerazione nel 2020 e 2021, sia per cause psico-sociali, che come conseguenza del possibile impatto dell’infezione sulla funzione riproduttiva (Fraietta et al. 2020).
Ecco emergere un altro dei temi legati a COVID-19 che può essere di grande interesse per i cittadini, occasione per pianificare interventi di sanità pubblica a supporto e protezione di una fascia così importante della comunità: quella delle coppie in età fertile che possono decidere di avere bambini. Il tema è complesso dal punto di vista medico e della ricerca e in forte evoluzione, con molti aspetti da chiarire per indirizzare nuove ricerche e diverse notizie da condividere con i decisori anche se ci sono incertezze. Vediamo di seguito alcuni primi risultati sul rapporto Covid19 e possibile infertilità.
Indizi su infertilità per SARS-CoV-2
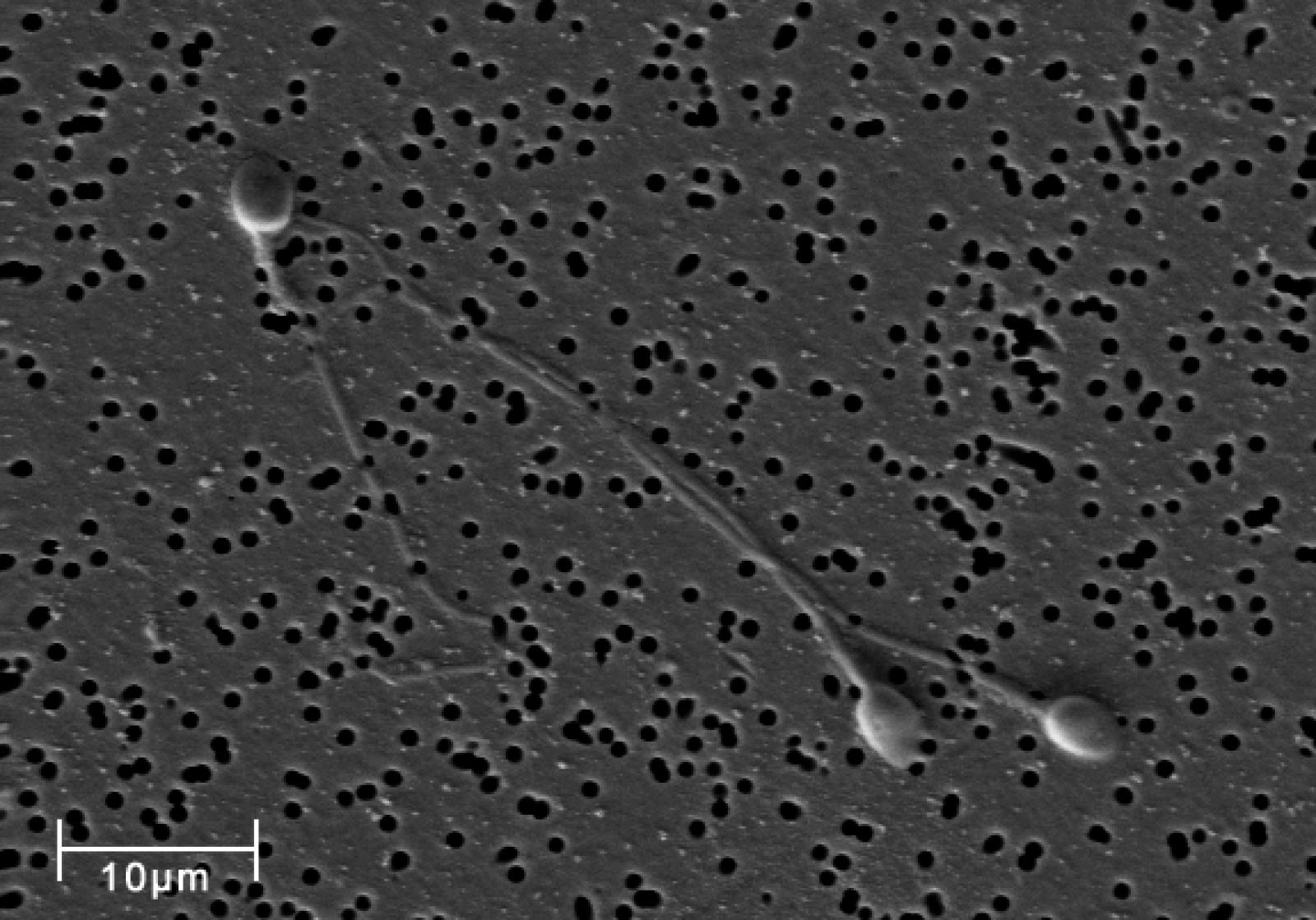
A livello molecolare è opportuno ricordare che gli ACE2 (Angiotensin Converting Enzyme 2) rappresentano uno dei principali recettori che mediano l'ingresso di SARS-CoV-2 nelle cellule umane. Fan et al. (2020) hanno osservato che gli ACE2 sono altamente espressi nelle cellule tubulari renali, nelle cellule di Leydig e in quelle dei dotti seminiferi nei testicoli, pertanto il virus potrebbe legarsi direttamente a tali cellule ACE2 positive e danneggiare sia il rene che il tessuto testicolare dei soggetti infettati. In uno studio mirato è stata dimostrata la presenza di SARS-CoV-2 in sei campioni di seme su un totale di 38 uomini (pari al 15,8%) con diagnosi di COVID-19, inclusi quattro che erano agli stadi finali dell’infezione e due guariti, per quanto gli autori non abbiano riportato informazioni sulla qualità dello sperma (Li et al. 2020). D’altra parte, altri due studi che avevano esaminato il seme di pazienti a diverso stadio di infezione e guarigione, non avevano rilevato la presenza di RNA virale (Pan et al. 2020; Song et al. 2020). Solo uno studio retrospettivo di piccole dimensioni ha valutato la presenza di SARS-CoV-2 nella secrezione prostatica in 18 maschi con diagnosi di COVID-19 e in cinque casi sospetti. I campioni di tutti i pazienti valutati, tuttavia, non hanno mostrato prove dell'espressione dell’RNA del SARS-CoV-2 (Quan et al., 2020).
Una recente review sistematica di 79 articoli su SARS-CoV-2 ha riportato che l’infezione può causare orchite grave con conseguente distruzione delle cellule germinali negli uomini, ed è stata rilevata una diminuzione della concentrazione e della motilità degli spermatozoi per 72-90 giorni dopo l'infezione da COVID-19 (Segars et al. 2020).
Esiste quindi la possibilità che a seguito dell'infezione da COVID-19 si possa manifestare un danno ai testicoli con conseguente infertilità e che possa avvenire una trasmissione sessuale, poiché SARS-CoV-2 è stato identificato nel seme di pazienti infetti. Tuttavia, i dati disponibili e i risultati, basati su campioni di piccole dimensioni, portano informazioni contrastanti. Pertanto, fino ad ora, non ci sono prove sufficienti per desumere che le coppie asintomatiche debbano evitare i rapporti sessuali per proteggersi dalla trasmissione del virus. Vista la rilevanza delle possibili conseguenze, sia sul piano individuale, sia di sanità pubblica, sono indispensabili ulteriori studi per comprendere gli effetti a lungo termine del SARS-CoV-2 sulla funzione riproduttiva maschile, compresi quelli potenziali sulla fertilità e la funzione endocrina testicolare. Prima di giungere a una comprensione definitiva degli impatti di potenziali attacchi virali sul testicolo, sono infatti necessari esami fisiologici e patologici più dettagliati dell’apparato riproduttivo maschile dei pazienti COVID-19 dopo la completa guarigione (Fraietta et al, 2020).
Negli scorsi mesi, Jing et al. (2020) hanno anche esaminato la letteratura che riportava la distribuzione e la funzione di ACE2 nel sistema riproduttivo femminile, con l’obiettivo di chiarire il potenziale danno di SARS-CoV-2 alla fertilità femminile. Le prove disponibili suggeriscono che ACE2 è ampiamente espresso in ovaie, utero, vagina e placenta. Gli autori pertanto ritengono che, oltre alla trasmissione tramite droplets e contatto umano, possano essere plausibili anche la trasmissione madre-figlio e quella sessuale. ACE2 è infatti in grado di idrolizzare l’angiotensina I (Ang I) per produrre l’angiotensina-(1-9) e ha inoltre un’elevata affinità per l'angiotensina II (Ang II) per generare Ang- (1-7). Ang II, ACE2 e Ang- (1-7) regolano lo sviluppo e l'ovulazione del follicolo, modulano l'angiogenesi luteale e la degenerazione, e influenzano anche i cambiamenti fisiologici nel tessuto endometriale e nello sviluppo dell'embrione. Tenendo conto di queste funzioni, SARS-CoV-2 potrebbe interferire con le funzioni riproduttive femminili, causando infertilità, disturbo mestruale e sofferenza fetale, tramite la regolazione dell’espressione di ACE2. Gli autori suggeriscono quindi un follow-up e la valutazione della fertilità dopo la guarigione dall'infezione e di ritardare la gravidanza, se possibile, soprattutto nelle pazienti più giovani. Dovrebbe inoltre essere prestata costante attenzione alla situazione delle pazienti in gravidanza e dei feti per poter adottare misure precoci e tempestive in caso di bisogno.
Calvalcante et al. (2020) ritengono fondata l'ipotesi di Jing et al. (2020) e suggeriscono che l'impatto del COVID-19 sulla fertilità femminile possa essere valutato attraverso diverse modalità: autopsia di donne vittima del COVID-19, valutazione della riserva ovarica di donne con una storia di infezione da SARS-CoV-2, rilevazione del virus nel fluido follicolare e nei test di laboratorio di pazienti con una storia di COVID-19 sottoposte a trattamento di fecondazione in vitro.
Virus passati e auspici futuri
A favore di un possibile meccanismo alla base delle osservazioni descritte, bisogna inoltre ricordare che uno studio precedente aveva scoperto che l’intervallo di tempo tra le dimissioni da un'unità di trattamento per Ebola e la raccolta di un campione di sperma ancora positivo al virus arrivava a 565 giorni (Soka et al, 2016), e risultati simili erano stati osservati anche in uno studio sul virus Zika (Atkinson et al, 2016). Inoltre, c'è stato un caso di una donna che è morta di Ebola dopo aver avuto un contatto sessuale con un sopravvissuto all’infezione (Mate et al, 2015).
Le evidenze suggeriscono che il COVID-19 presenta un tasso di mortalità nelle madri inferiore rispetto a quello della SARS o della sindrome respiratoria mediorientale (MERS), ma rapporti aneddotici indicano che le donne infette, anche se asintomatiche, possono sviluppare sintomi respiratori dopo il parto. Le infezioni da SARS-CoV-2 in gravidanza sono inoltre associate al parto pre-termine, così come è stata riportata la trasmissione neonatale post-partum da madre a figlio (Segars et al, 2020).
Per concludere, lo studio dell'associazione tra SARS-CoV-2 e la riproduzione umana potrebbe dare un contributo rilevante per la prevenzione e il controllo a lungo termine di COVID-19 e delle sue conseguenze (Fei et al, 2020).
Questo argomento si aggiunge ai numerosi emersi nei mesi recenti, per i quali esiste un’ampia incertezza, ma che non per questo va evitato. Tra gli insegnamenti della pandemia certamente la gestione dell’incertezza ha acquisito importanza centrale, sia entro la comunità scientifica che nelle relazioni pubbliche. Da parte di molti scienziati ed esperti si sono registrate difficoltà, spesso incapacità di dichiarare i limiti delle proprie conoscenze. È successo che convinzioni granitiche si siano rivelate rapidamente credenze basate su preconcetti, invece di certezze basate su dati scientifici solidi.
Uno dei problemi principali sembra essere la parzialità nell’uso dei dati e dei risultati, cioè l’uso (o abuso) dei soli dati più convenienti per avvalorare le proprie posizioni. Si tratta di un approccio antitetico a quello scientifico, che esige imparzialità nell’uso di tutte le fonti disponibili, anche quelle “indesiderate”. Un approccio che ostenta certezza a fronte dell’evidente incertezza è foriero di conseguenze negative in termini di comunicazione del rischio e della scienza più in generale, perché si muove in senso opposto alla necessità di condividere la gestione dell’incertezza e di prendere decisioni anche in situazioni in cui mancano le sicurezze, con il livello di conoscenze disponibili, anche incomplete. È possibile dichiarare l’incertezza e spiegare cosa si sta facendo per superarla. È possibile e spesso necessario prendere decisioni che devono poi essere corrette. Molte delle diatribe tra scienziati, che fanno innanzitutto male alla credibilità pubblica della scienza, nascono da queste difficoltà.