Uno studio appena pubblicato su Science riaccende i riflettori sulle infezioni da virus latenti, suggerendo il ruolo del virus di Epstein-Barr come causa principale della sclerosi multipla. Il lavoro è una pietra miliare nella conoscenza degli effetti a distanza dell’infezione da virus latenti e apre la strada a diverse considerazioni circa la possibile interazione tra “vecchi” virus e il nuovo coronavirus.
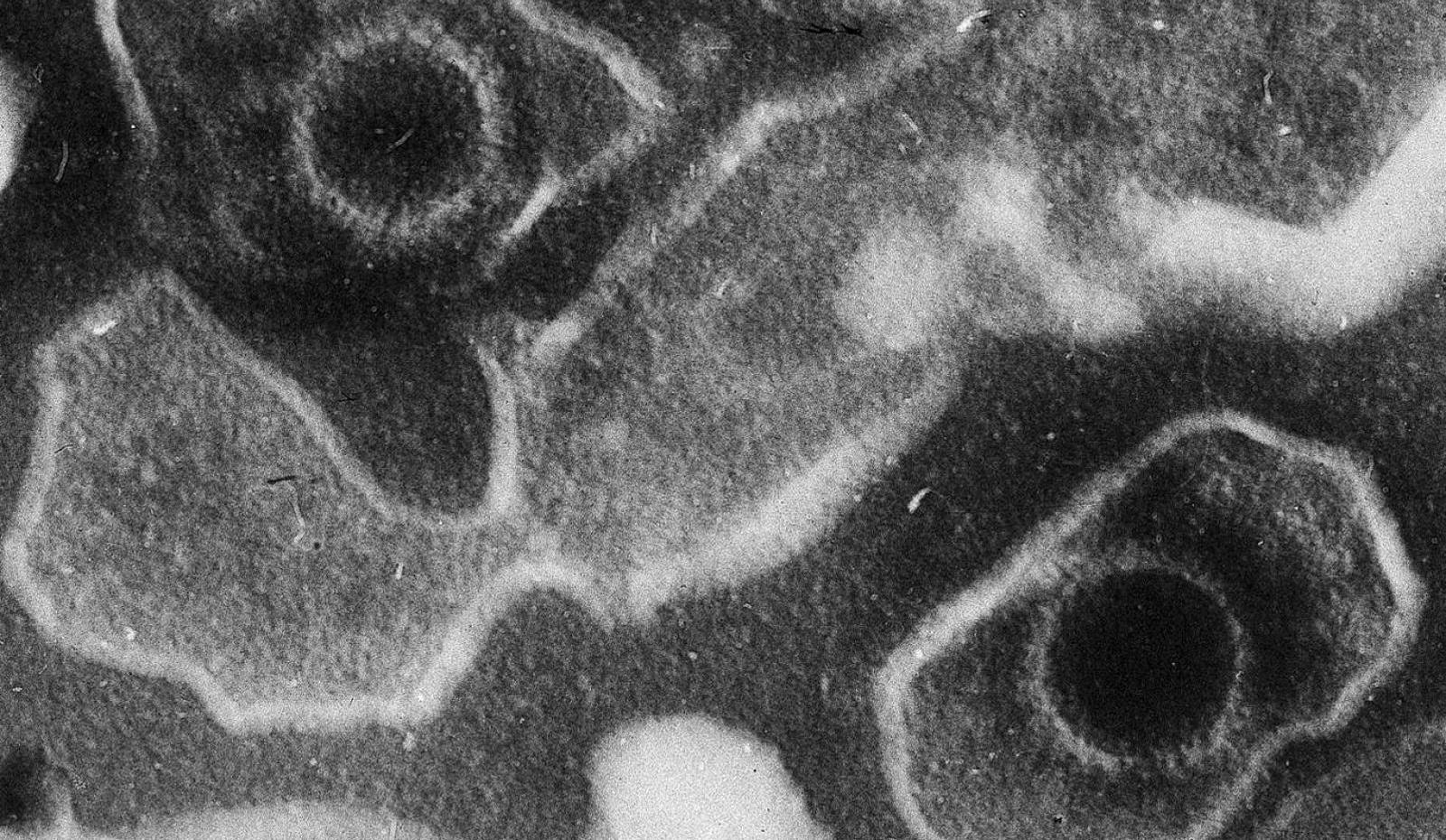
Nell'immagine: virioni di virus di Epstein-Barr al microscopio elettronico. Crediti: Wikimedia Commons. Licenza: CC BY 2.5
Dopo tanto parlare solo di coronavirus, uno studio appena pubblicato su Science dal gruppo della Harvard T.H. Chan School of Public Health guidato dall’epidemiologo Alberto Ascherio riaccende i riflettori sulle infezioni da virus latenti. Sono già passati 150 anni da quando la sclerosi multipla venne descritta da un neurologo francese come una nuova entità nosologica e la sua eziologia non è ancora definita, sebbene sia ormai certo che la sua patogenesi prenda le mosse da un attacco autoimmunitario alla guaina mielinica delle fibre nervose. Questo nuovo studio, che ha analizzato 62 milioni di campioni di siero, prelevati a oltre 10 milioni di persone, dimostra che il rischio di sviluppare la sclerosi multipla è circa trenta volte superiore nei soggetti che, avendo contratto l’infezione, hanno anticorpi contro il virus di Epstein-Barr (EBV), rispetto a quelli che non ne hanno.
Una pietra miliare nello studio delle cause della sclerosi multipla
Una tale mole di dati si è resa disponibile perché l’esercito degli Stati Uniti, da più di un ventennio, commissiona l’esecuzione sul suo personale di un test per l’HIV al momento dell’arruolamento e poi ogni due anni e fa conservare i sieri residui. I ricercatori hanno così potuto verificare lo stato anticorpale di una grande coorte di adulti sia verso EBV sia verso il citomegalovirus (che ha la stessa via di contagio nella saliva, ma nessuna associazione con la sclerosi multipla) e anche quantificare nei campioni di siero le catene leggere del neurofilamento (la struttura citoscheletrica dei neuroni), marcatori precoci di un danno degenerativo che si manifesterà molti anni più tardi (circa 6) e la cui concentrazione era aumentata solo negli infettati con EBV.
Secondo gli autori, i risultati dello studio sono conclusivi per un ruolo del virus Epstein-Barr come causa principale della sclerosi multipla e preconizzano che la malattia potrà essere, in gran parte, prevenuta dalla vaccinazione contro l’EBV. Si parla di un futuro molto prossimo: all’inizio di gennaio, infatti, è stata avviata la sperimentazione umana di un vaccino Moderna contenente quattro mRNA che codificano per le glicoproteine dell’involucro EBV (gH, gL, gp42, gp220), mediante le quali il virus entra nei linfociti B e nelle cellule epiteliali.
Come altri studiosi obiettano (si veda l'articolo di accompagnamento di Joycelyne Kaiser su Science), dal momento che il virus EBV è presente nella quasi totalità della popolazione e la sclerosi multipla in relativamente pochi individui (prevalenza mondiale stimata 3/10.000), l’infezione forse è necessaria, ma non sufficiente a causare la malattia neurologica, oppure si limita a scatenarla. Altri probabili fattori causali sono i geni del complesso maggiore d'istocompatibilità HLA (human leukocyte antigen) codificanti per le proteine della superficie cellulare che interagiscono col sistema immunitario (trasformazione in senso patogeno dei linfociti B e dei loro progenitori, i plasmablasti) o i geni che modulano il mimetismo proteico (la somiglianza antigenica tra una proteina del virus e una proteina neurale).
Lo studio di Harvard è, comunque, una pietra miliare nella conoscenza degli effetti a distanza dell’infezione da virus latenti e conferma nella consapevolezza che Homo sapiens è molto più complesso della somma delle sue cellule eucariotiche e che la sua salute e la sua vita stessa dipendono dal microbioma e, nello specifico, dal “viroma”, stabilitosi da milioni di anni nella specie umana.
Ospiti graditi e sgraditi
Come si sa, i virus si distinguono secondo la natura del loro acido nucleico (DNA o RNA), la sua struttura (a mono o doppio filamento) e la sua modalità di replicazione (i DNA virus nel nucleo della cellula ospite e gli RNA nel citoplasma). Un discorso a parte meritano alcuni virus a RNA a singolo filamento, detti retrovirus, i quali, tramite una propria trascrittasi inversa, possono creare una copia di se stessi a DNA che s’inserisce nel genoma della cellula ospite, diventando, qualora questa appartenga alla linea germinale, un retrovirus endogeno. Almeno l'1% del genoma umano è costituito da sequenze retrovirali endogene, integratesi nel corso dell'evoluzione umana. Durante la gravidanza, retrovirus endogeni producono le sincitine, proteine che contribuiscono allo sviluppo della placenta, all’impianto dell’embrione e, soprattutto, alla soppressione del sistema immunitario della madre per prevenire il rigetto dell’embrione. Capacità, quest’ultima, che potrebbe chiamare in causa i retrovirus endogeni anche nelle malattie autoimmuni e nella stessa sclerosi multipla.
Nel corso di un’infezione virale, la sintomatologia può essere dovuta alla rapida replicazione del microrganismo e alla sua necessità di propagarsi per contagio (febbre, diarrea, vomito, tosse) oppure al “fuoco amico”, ossia ai danni prodotti da un’energica risposta immunitaria; i virus più pericolosi sono quelli con un passaggio zoonotico recente, come HIV, Ebola, SARS-CoV-1 e 2, mentre i virus che hanno una lunga storia di co-evoluzione con la specie umana tendono a essere relativamente benigni, perché non è loro interesse evolutivo danneggiare o uccidere l’ospite, sulla cui sopravvivenza fanno conto per replicarsi. L’Epstein-Barr è un virus a DNA che fa parte della famiglia degli herpesvirus, diffusissimi nella popolazione umana (tanto che, nel corso della vita, praticamente tutti fanno esperienza dell’uno o dell’altro) e dotati di tale strategia replicativa; danno sintomi poco gravi, giusto il necessario per diffondere il contagio, perché il loro fine è quello d’insediarsi a tempo indeterminato in un organismo vitale che interagisca con i suoi simili.
Lo zoo degli herpes virus
Gli herpesvirus umani (HHV), numerati da 1 a 8, rimangono in uno stato di latenza per anni e si riattivano solo in particolari condizioni. Sono suddivisi nelle tre sottofamiglie alfa, beta e gamma, in base ai loro siti di latenza, che sono le terminazioni nervose del sistema nervoso centrale per gli alfa (herpes simplex 1 e 2 e varicella-zoster), l’endotelio e l’epitelio di ghiandole salivari e tubuli renali per i beta (citomegalovirus, HHV 6 e HHV 7) e le cellule linfoidi per i gamma (virus di Epstein-Barr e HHV 8). Durante la latenza, hanno molteplici interazioni con l’ospite, sia manipolando le cellule infettate, sia alterando la risposta immunitaria verso altre infezioni, talvolta in senso protettivo (come suggeriscono modelli murini) e tal altra diminuendo le difese. Possono dare tumori (linfoma e carcinoma nasofaringeo) se infettano cellule ad alta replicazione, ma quasi mai se infettano i neuroni, cellule in prevalente stato non replicativo. Nelle riattivazioni, i virus latenti nei neuroni vengono veicolati alla cute e alla mucosa lungo l’assone; il più delle volte, il sistema immunitario riesce a limitare la riattivazione a un singolo dermatomero (l’area cutanea circoscritta, innervata da una singola radice di un nervo spinale) e solo raramente arrivano a manifestarsi encefaliti o meningiti.
Sono noti gli stimoli che fanno saltare la strategia della latenza e riattivare il virus, ma non altrettanto i meccanismi molecolari con cui agiscono. Si sa che il persistere della latenza è subordinata alla presenza ubiquitaria del virus e all’età precoce del primo contagio (EBV, per esempio, dà la mononucleosi negli adolescenti, ma nessun sintomo nell’infanzia); quando è ritardata a un’età successiva all’infanzia (per esempio per via del cosiddetto “eccesso igienico”), l’infezione non solo trova un sistema immunitario già allestito che reagisce con una sintomatologia più grave, ma ha anche una maggiore possibilità di riattivarsi a distanza.
Il comportamento a lungo termine del virus dipende, oltre che dall’invecchiamento, dall’intervento di immunodeficienze innate o acquisite, esposizione ai raggi ultravioletti, stress psichici e traumi fisici (anche chirurgici): un danno cutaneo di modesta entità è sufficiente per inibire l’mTOR chinasi, un enzima che regola la crescita cellulare, mettendo sull’avviso l’herpes simplex o zoster che è il momento di abbandonare neuroni non più vitali e di riprendere a replicarsi.
Le possibili interazioni fra herpes e coronavirus
Queste premesse aprono la strada a diverse considerazioni circa la possibile interazione tra questi “vecchi” virus e il nuovo coronavirus: per esempio, una reazione crociata tra SARS-CoV-2 e virus erpetici in stato di latenza potrebbe essere responsabile della sintomatologia di Covid-19 non respiratoria, anomala, che coinvolge il sistema nervoso centrale o quello cardiovascolare. L’immunologo britannico Peter Moss ipotizza una relazione tra una prognosi più grave o infausta di Covid-19 nelle persone anziane e l’infezione cronica da citomegalovirus, che pare essere in grado di danneggiare l’endotelio e di accelerare la senescenza della risposta immunitaria, monopolizzandola (mentre, all’inverso, sembra potenziare la risposta immunitaria nei bambini). In aggiunta, le stesse premesse assegnano verosimiglianza alla relazione di causa-effetto per l’associazione tra vaccinazione anti Covid-19 e riattivazione del virus zoster (fuoco di sant’Antonio), che è stata oggetto di molte segnalazioni episodiche e anche di una recente revisione, ma che non è mai stata provata. Va detto che lo zoster post vaccinale, che pure avrebbe potuto essere notato già nella fase 3 dello studio del vaccino, in cui i pazienti coinvolti erano sufficientemente numerosi, è sfuggito alla segnalazione, perché il protocollo di sperimentazione non prevedeva la descrizione degli eventi, ma solo la loro ripartizione in gravi o non gravi. D’altronde, anche la revisione tedesca prima citata elenca la riattivazione dello zoster alla stregua delle molte reazioni cutanee osservate dopo l’inoculo di vaccini a mRNA e ne limita l’importanza in considerazione dell’età avanzata dei vaccinati.
Un recente studio di Morgan Birabaharan, dell'Università della California di San Diego, non ha trovato differenze significative del rischio di riattivazione del virus varicella zoster tra i 1.300.000 soggetti (media di 55 anni) che avevano ricevuto almeno una dose di vaccino a mRNA e gli altrettanti controlli non vaccinati e simili per età, etnia e genere, uso di farmaci immunosoppressori e malattie croniche. In accordo con il Vaccine Adverse Event Reporting System (VAERS) statunitense, era considerato "correlato" alla vaccinazione ogni caso di fuoco di sant’Antonio insorto entro 28 giorni dall'inoculo, intervallo che permette di esplorare la latenza della riattivazione eventualmente conseguente alla vaccinazione.
Strategie vaccinali per difendersi dagli herpes
Il confronto tra i rapporti numerici dovrebbe dissipare il dubbio che i vaccini anti Covid-19 a mRNA siano associati a un aumentato rischio di riattivazione di herpes zoster, ma chi scrive desidera sottolineare che, tra i bias ammessi dall’autore di questo studio, manca forse il più rilevante ai fini della conoscenza del vaccino anti Covid-19: l’incertezza sull’adeguata segnalazione di questo evento avverso da parte dei medici del territorio e degli ospedali. È vero che la segnalazione all’AIFA degli effetti collaterali a farmaci è possibile anche per i cittadini che li patiscono ma, per loro, la compilazione del modulo on line può essere difficile; sono quindi i medici a doversi assumere l’impegno, eticamente e scientificamente rilevante, di inoltrare agli enti preposti alla valutazione qualsiasi evento anomalo sia riportato, spontaneamente o su circostanziata domanda, dal paziente nei giorni o settimane seguenti la vaccinazione. In particolare, la non sottovalutazione della comparsa del fuoco di sant’Antonio dovrebbe andare di pari passo con la raccomandazione ai pazienti ultasessantenni di vaccinarsi contro il virus varicella zoster e la nevralgia posterpetica; accanto ai vaccini già esistenti, il ricombinante della Glaxo Smith Kline (Shingrix) e quello a virus vivo attenuato della Sanofi (Zostavax), è prevista per la seconda metà del 2022 la commercializzazione del vaccino a mRNA di Pfizer e BioNTech.